La aplicación de las TIC en el ámbito de la salud, que incluye las aplicaciones sanitarias y los wearables, entre otros, está en un auténtico auge. Poco a poco la Inteligencia Artificial (IA) ha ido entrando en nuestras vidas y está presente en nuestras experiencias cotidianas, como cuando vamos al médico.
La IA en salud no es una moda; la situación actual que estamos viviendo con la COVID-19 ha acelerado su uso y, por fin, es una realidad en numerosas especialidades. Sin duda, para implantar las aplicaciones de inteligencia artificial en el sector salud es necesaria la interoperabilidad de los datos, así como la validación de los sistemas desarrollados.
La interoperabilidad de los datos médicos
La Inteligencia Artificial se nutre de la información de la que disponemos, y en el ámbito de la salud es fundamental convertir los datos de los registros médicos a un formato común. Por tanto, se necesita disponer de estándares que definan un Modelo Común de Datos (CDM) que permitan la estandarización y la interoperabilidad de los datos.
 Esta transformación no es tarea fácil, ya que los datos médicos no se almacenan en un formato estándar en todas las historias clínicas electrónicas. Además, las instituciones de salud tienden a apoyar como máximo un único CDM y la elección depende de las iniciativas nacionales de investigación en las que participa cada centro.
Esta transformación no es tarea fácil, ya que los datos médicos no se almacenan en un formato estándar en todas las historias clínicas electrónicas. Además, las instituciones de salud tienden a apoyar como máximo un único CDM y la elección depende de las iniciativas nacionales de investigación en las que participa cada centro.
Cada uno de estos CDM tiene sus propias peculiaridades, conjuntos de valores, terminologías y representaciones de valores, lo que hace que cada uno sea lo suficientemente único como para impedir la interoperabilidad actual.
Tipos de Modelo Común de Datos (CDM) en salud
Los CDM o “agrupaciones” de datos utilizados en las grandes iniciativas nacionales incluyen:
Informatics for Integrating Biology and the Bedside (i2b2)
Informatics for Integrating Biology and the Bedside (i2b2) fue desarrollado hace más de una década a través de una subvención de los Institutos Nacionales de Salud y continúa siendo bastante popular. Se utiliza en más de 200 sitios en todo el mundo y en varias redes a gran escala.
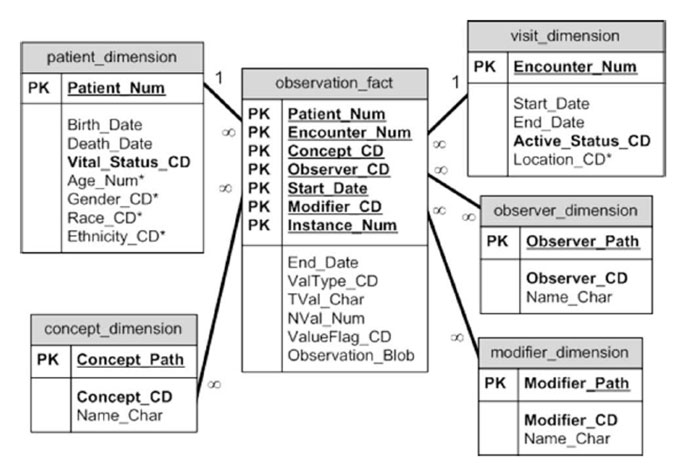
i2b2 almacena datos clínicos de distintas fuentes de una manera homogénea, siguiendo una arquitectura dividida en distintos componentes que juntos forman “una colmena” –i2b2 hive, en inglés–. Cada componente de la colmena o celda es un servicio que comprende una unidad funcional del sistema, totalmente separada del resto. Sus datos están representados en una estructura en forma de estrella en seis tablas, las cuales hacen referencia a información de pacientes, visitas, observaciones, conceptos, modificadores y proveedores.
i2b2 continúa siendo bastante popular y sigue en desarrollo gracias a su gran comunidad de usuarios y desarrolladores. Es utilizado en más de 200 sitios en todo el mundo y en varias redes a gran escala. En sus últimas versiones ha integrado el soporte al modelo de dato de OMOP en su sistema. Estas continuas mejoras desarrolladas hacen pensar que i2b2 será una herramienta relevante en el futuro para los investigadores clínicos.
Observational Medical Outcomes Partnership (OMOP)
Observational Medical Outcomes Partnership (OMOP) fue desarrollado para ser un modelo analítico compartido, cuyo objetivo era estudiar los efectos de productos médicos en los pacientes. El proyecto concluyó en 2013 y fue adoptado por OHDSI, una colaboración interdisciplinaria de múltiples partes interesadas dedicada a la investigación y a la mejora de la calidad.
Para construir este modelo se tuvo en cuenta la protección de datos, la estandarización del vocabulario reutilizando términos ya existentes, la escalabilidad y el mantenimiento de los códigos fuente. OMOP establece un recurso común y abierto para la investigación científica.
El modelo de datos OMOP se trata de una representación conceptual de una tabla que incluye la información relativa al paciente, de manera muy visual, en una estructura de entidad-atributo-valor. Incluye todos los datos observacionales que son relevantes para la identificación de la información demográfica, intervenciones de la salud y resultados de pruebas en distintos dominios clínicos.
El modelo de datos OMOP presenta resultados de relevancia y es utilizado cada vez más en todo el mundo, gracias a sus numerosas herramientas analíticas, llegando a ser uno de los modelos de referencia en la práctica clínica.
Health Level 7 (HL7)
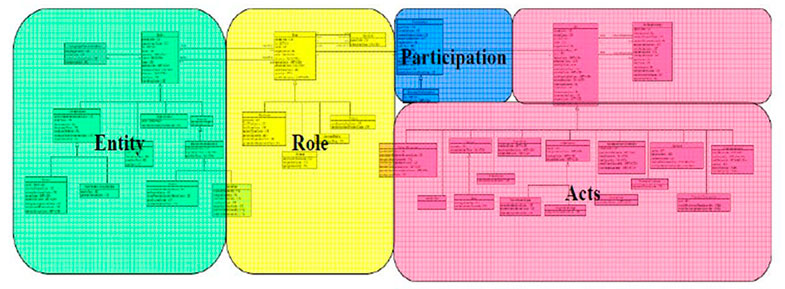
Health Level 7 (HL7) es una organización internacional especializada en el desarrollo de estándares en el área de salud. En su versión 3 surge el Reference Information Model (RIM), que define un modelo orientado a objetos basado en cuatro áreas principales (Acto, Entidad, Rol y Participación). Su objetivo es contextualizar cualquier tipo de situación que pueda ocurrir en el ámbito sanitario, desde el diagnóstico de un paciente hasta la información del personal sanitario.
HL7 RIM tiene gran flexibilidad en la adaptación a las necesidades de cada momento. Está especialmente diseñado para ser utilizado de manera conjunta con vocabularios o terminologías desarrolladas, sin necesidad de incorporar vocabulario propio al sistema. Sin embargo, presenta un problema de ambigüedad, ya que la información puede estar representada de diversas formas siendo todas ellas correctas. Para ello, la comunidad de HL7 ha definido guías de recomendación en la representación.
El último desarrollo de HL7 para mensajería de datos es Fast Healthcare Interoperability Resources (FHIR). Este modelo combina la facilidad de uso, la riqueza semántica y estructural con nuevos estándares y tecnologías web que benefician su implementación e intercambio. Los recursos FHIR son la unidad mínima de interoperabilidad, los cuales representan escenas concretas de conceptos de la sanidad como son una observación, diagnóstico o medición.
Gracias a estos CDM en los sistemas de salud la información se puede enviar, recibir, encontrar, combinar, compartir y utilizar, manteniendo su significado original y privacidad para un mejor cuidado de la salud de las personas, así como para investigar y aumentar el conocimiento sobre los problemas de salud y las soluciones de IA.
Validación clínica y análisis de los resultados de las aplicaciones de IA
Para incorporar las aplicaciones de Inteligencia Artificial en el día a día de los hospitales, se debe garantizar la calidad y confiabilidad de los sistemas, ya que repercuten directamente en la vida de las personas. Por ello, es imprescindible llevar a cabo una estricta validación clínica y analítica de los resultados obtenidos durante el modelado de los algoritmos, para lo que se pueden utilizar estándares e indicadores que ya se manejan en el ámbito médico.
 Actualmente, existen los impulsados por el International Consortium for Health Outcomes Measurement (ICHOM), cuyo objetivo es avanzar en la medición de resultados de las prestaciones sanitarias y generar estándares para la mejora en la atención médica. ICHOM orienta sus objetivos para generar valor para las partes interesadas con la creación de estándares globales de medición de resultados, facilitando que los pacientes puedan adoptarlos y generar dicho valor.
Actualmente, existen los impulsados por el International Consortium for Health Outcomes Measurement (ICHOM), cuyo objetivo es avanzar en la medición de resultados de las prestaciones sanitarias y generar estándares para la mejora en la atención médica. ICHOM orienta sus objetivos para generar valor para las partes interesadas con la creación de estándares globales de medición de resultados, facilitando que los pacientes puedan adoptarlos y generar dicho valor.
Algunos de sus proyectos consisten en la evaluación de resultados desde la perspectiva del paciente (PROM) en un sistema que admite todos los cuestionarios que los clínicos quieran, tanto de procedimientos in situ como cuestionarios de seguimiento, con una licencia por cada departamento médico. También tienen una plataforma única para la atención basada en el valor (VBHC), que se utiliza para recopilar datos y se integra en los sistemas de información de los hospitales; esta permite recoger datos en el hospital y en el domicilio de los pacientes si fuera necesario.
ICHOM dispone de numerosos estándares, entre guías de referencia, documentos de consenso y diccionarios de datos, todos ellos públicos, siendo difícil hacer un seguimiento de cuántas instituciones están aplicándolos en la actualidad. Se calcula que unas 650 instituciones están operando con uno de ellos como mínimo, en un total de 32 países.
Estos estándares e indicadores son necesarios a la hora de validar los resultados de las aplicaciones de IA en el sector médico. Y es que basar las decisiones clínicas en resultados permitiría mejorar la calidad de la atención y reducir los costes, evitando errores y procedimientos innecesarios. Cada vez más, el Big Data y la IA tienen un papel importante a la hora de extraer todo el conocimiento de los datos y avanzar hacia un sistema interoperable, a la vez que nos acercamos hacia una atención más personalizada, eficiente y de calidad.